تشنج یکی از مشکلات عصبی است که میتواند به دلایل مختلفی در افراد بروز کند. این حالت، ناشی از اختلالات موقت در فعالیت الکتریکی مغز است و میتواند به شکل حرکات غیرارادی، از دست دادن هوشیاری یا سایر علائم جسمی و ذهنی ظاهر شود. علائم تشنج بسته به نوع آن متفاوت است و ممکن است شامل لرزش بدن، از دست دادن هوشیاری، کف کردن دهان یا گیجی باشد. تشنجها میتوانند به دلیل بیماریهایی مانند صرع، تب، آسیبهای مغزی یا عفونتها بروز کنند. درمان این مشکل شامل استفاده از داروهای ضد تشنج و در برخی موارد، روشهای جراحی است. در ادامه در مورد عوال ایجاد تشنج و راهکارهای تشخیص و کنترل آن توضیح میدهیم.
تشنج و بررسی ارثی بودن آن
تشنج (Seizure) به افزایش غیرطبیعی فعالیت الکتریکی در مغز اطلاق میشود. یکی از علائم شناختهشده تشنج، از دست دادن موقت هوشیاری و حرکات غیرقابل کنترل (تشویش عضلانی) است.
تشنجها همیشه به یک شکل بروز نمیکنند. ممکن است شما برای چند ثانیه از کار خود دست بکشید و به فضای خالی نگاه کنید، یا بازویتان به طور غیرارادی تکان بخورد و یا احساس کنید که عضلاتتان به صورت غیرقابل کنترل میلرزند. ممکن است فقط یک بار تشنج تجربه کنید یا روزانه چندین بار دچار آن شوید. تجربه هر فرد از تشنج میتواند متفاوت باشد.
نکته: تقریبا ۱۰% از مردم جهان در طول زندگی خود حداقل یک بار دچار تشنج خواهند شد.
برخی انواع تشنج میتوانند ارثی باشند. به ویژه در افراد مبتلا به اپیلپسی (صرع)، که نوعی اختلال عصبی است که باعث بروز تشنجهای مکرر میشود، ممکن است زمینههای ژنتیکی نقش داشته باشند. اگر در خانواده شما سابقه تشنج یا اپیلپسی وجود داشته باشد، احتمال ابتلا به تشنج برای شما بیشتر است.
اما مهم است که بدانید که تمام انواع تشنجها ارثی نیستند. برخی از تشنجها ممکن است به دلایلی مانند آسیب مغزی، عفونتها، تغییرات شیمیایی در بدن یا مشکلات متابولیک بروز پیدا کنند و هیچ ارتباطی با وراثت نداشته باشند.
انواع تشنجها
تشنج به طور کلی به دو نوع اصلی تقسیم میشود:
- تشنجهای عمومی (تشنجهای با شروع عمومی): فعالیت الکتریکی به طور همزمان در هر دو سمت مغز شروع میشود. ممکن است بدن شما به طور کامل یا فقط یک طرف آن تکان بخورد، یا ممکن است تنها به فضای خالی نگاه کنید و از کاری که انجام میدهید دست بکشید. این نوع تشنج معمولا در کودکان یا بزرگسالان جوان رخ میدهد، اما ممکن است در هر سنی اتفاق بیفتد.
- تشنجهای کانونی (تشنجهای با شروع کانونی): فعالیت الکتریکی از یک سمت یا کانون مغز شروع میشود. علائم معمولا یک طرف بدن را تحت تأثیر قرار میدهند و ممکن است بر آگاهی شما تأثیر بگذارند یا نگذارند. این بدان معنی است که شما ممکن است یا هیچگاه خاطرهای از تشنج نداشته باشید، یا به طور کامل آن را به خاطر بیاورید.
انواع تشنجهای عمومی
تشنجهای عمومی شامل انواع مختلفی هستند:
- تشنجهای غیابی: شما از کاری که انجام میدهید دست میکشید و به طور خالی نگاه میکنید.
- تشنجهای آتونیک (تشنجهای سقوطی): کنترل عضلات خود را از دست میدهید و به طور ناگهانی به زمین میافتید.
- تشنجهای کلونیک: در این حالت بدن شما به طور کامل میلرزد و ممکن است بیهوش شوید یا فقط یک طرف بدن شما تکان بخورد.
- تشنجهای میوکلونیک: حرکات سریع و تکانی که یک یا چند عضله متصل را تحت تأثیر قرار میدهند.
- تشنجهای ثانویه عمومیشده: ابتدا تشنج کانونی رخ میدهد (فعالیت الکتریکی از یک قسمت مغز شروع میشود) و سپس به تشنج عمومی تبدیل میشود (فعالیت الکتریکی به هر دو طرف مغز گسترش مییابد).
- تشنجهای تونیککلونیک: عضلات شما سفت میشوند، هوشیاری خود را از دست میدهید و دچار تشنج میشوید.
- تشنجهای تونیک: شما از هوش میروید و عضلات شما سفت میشوند، اما تشنجی رخ نمیدهد.
انواع تشنجهای کانونی
- تشنجهای کانونی با آگاهی کامل (تشنج جزئی ساده): شما از وقوع تشنج آگاه هستید و قادر به به یادآوری آن هستید.
- تشنجهای کانونی با اختلال آگاهی (تشنج جزئی پیچیده): در این نوع تشنج شما آگاهی خود را از دست میدهید و در هنگام تشنج دچار گیجی میشوید و نمیتوانید آن را به خاطر بیاورید.
علائم تشنج چیست؟
تشنج، میتواند با علائم متنوعی بروز کند و هر فرد تجربه متفاوتی از آن داشته باشد. برخی تشنجها ممکن است تنها چند ثانیه طول بکشند و بدون نشانههای شدید ظاهر شوند، در حالی که برخی دیگر میتوانند موجب از دست دادن هوشیاری و حرکات شدید و غیرارادی عضلات شوند. در زیر به چند مورد از علائم تشنج اشاره شده است.
- از دست دادن هوشیاری
- حرکات غیرقابل کنترل (تشنج، اسپاسم عضلانی، لرزش)
- نگاه خالی یا خیره شدن
- تغییرات ناگهانی در احساسات (گیجی، ترس، شادی، اضطراب)
- فشردن دندانها
- ریزش بزاق
- حرکات غیرطبیعی چشمها
- از دست دادن کنترل مثانه یا روده
- صداهایی مانند خرخر یا خسخس کردن
مراحل تشنج
تشنج معمولا در چند مرحله مختلف رخ میدهد که عبارتند از:
- مرحله پرودرم (Prodrome Phase): قبل از وقوع تشنج، ممکن است تغییرات خلقی یا رفتاری، سرگیجه یا مشکل در تمرکز را تجربه کنید. ممکن است روزها قبل از تشنج دچار مشکل در خواب شوید.
- مرحله آورا (Aura Phase): درست قبل از شروع علائم اولیه تشنج، ممکن است تغییرات بینایی، سردرد، سرگیجه، تهوع، اضطراب یا ترس و تغییراتی در حواس (مانند طعم، صدا، بویایی و لمس) را تجربه کنید.
- مرحله ایکتال (Ictal Phase): این مرحله زمانی است که تشنج رخ میدهد. شما علائم تشنج را تجربه خواهید کرد.
- مرحله پستایکتال (Postictal Phase): بلافاصله پس از پایان تشنج، ممکن است احساس گیجی، خستگی، درد عضلانی و احساسات شدید را تجربه کنید.
نکته: لازم به ذکر است که همه افرادی که دچار تشنج میشوند، تمام مراحل را تجربه نمیکنند، بهویژه مرحله آورا.
علائم هشداردهنده تشنج
علائم هشداردهندهای قبل از وقوع تشنج وجود دارد که مهمترین آنها عبارتند از:
- علائم حسی: دیدن نورهای درخشان یا تحریفهایی در نحوه ظاهر شدن اشیاء، شنیدن صداهای غیرمنتظره، طعمهای غیرمعمول (فلزی یا تلخ) یا بوهای غیرعادی و احساسات عجیب روی پوست (بیحسی یا سوزش).
- تغییرات عاطفی: احساسات شدید مانند ترس یا شادی، تجربه دِژا وو (احساس آشنا بودن با یک موقعیت جدید) یا جامهوو (احساس جدید بودن یک موقعیت آشنا).
- علائم خودمختار: این علائم به سیستمهای بدن شما که به طور خودکار توسط مغز کنترل میشوند، مانند تعریق، تولید بیش از حد بزاق (ریزش بزاق)، معدهدرد یا پوست رنگپریده اشاره دارند.
علت بروز تشنج
تشنج بهدلیل یک فوران غیرطبیعی فعالیت الکتریکی در مغز رخ میدهد. سلولهای عصبی (نورونها) با ارسال سیگنالهای الکتریکی به بخشهای مختلف مغز با یکدیگر ارتباط برقرار میکنند. زمانی که تشنج اتفاق میافتد، سلولهای مغزی دچار اختلال شده و سیگنالها را به طور غیرقابل کنترل به سایر سلولها منتقل میکنند. این نوع فعالیت الکتریکی اضافی باعث میشود که نواحی آسیبدیده مغز دچار علائم تشنج شوند.
علل تشنج به دو دسته کلی تقسیم میشوند:
- تشنجهای برانگیخته (غیرصرعی): این نوع تشنجها به دلیل یک عامل تحریککننده، که ممکن است یک شرایط موقتی یا وضعیت خاص باشد، اتفاق میافتد.
- تشنجهای غیربرانگیخته (صرعی): این نوع تشنجها بهطور خودبخود و تصادفی رخ میدهند. این تشنجها اغلب بهطور مکرر اتفاق میافتند و نشانه اصلی بیماری صرع هستند. تشنجهای بدون علت شناختهشده بهعنوان تشنجهای ایدیوپاتیک شناخته میشوند.
عوامل تحریککننده تشنج
برخی از عواملی که میتوانند باعث تشنج شوند عبارتند از:
- سطح غیرطبیعی قند خون (کم یا بسیار زیاد)
- برخی داروها، مانند بپروپیون
- نورهای چشمکزن
- بیماریهای ناشی از گرما
- تب بالا
- کمخوابی
- استرس
- مصرف مواد (از جمله ترک الکل)
- آنوریسم
- تومورهای مغزی
- کمبود اکسیژن مغز
- بیماریهای عروقی مغز
- دیابت
- آسیب شدید مغزی مانند ضربه مغزی یا جراحتهای مغزی که با از دست دادن هوشیاری همراه هستند.
- بیماریهای تحلیلبرنده مغزی مانند بیماری آلزایمر یا زوال عقل پیشانیموقتی.
- مسمومیت با سموم و مواد سمی (مانند مسمومیت با مونوکسید کربن یا مسمومیت فلزات سنگین).
- گزیدگی یا نیش حیوانات سمی.
تشنج چگونه تشخیص داده میشود؟
برای تشخیص تشنج، معمولا یک متخصص اعصاب (نورولوژیست)، پس از انجام معاینه فیزیکی، معاینه عصبی و انجام آزمایشات مختلف، تشخیص نهایی را میدهد. وجود فردی که شاهد تشنج بوده میتواند بسیار مفید باشد؛ زیرا ممکن است شما نتوانید آنچه را که هنگام تشنج اتفاق افتاده به یاد بیاورید و این فرد میتواند اطلاعات مهمی را در مورد علائم و رفتار شما ارائه دهد.
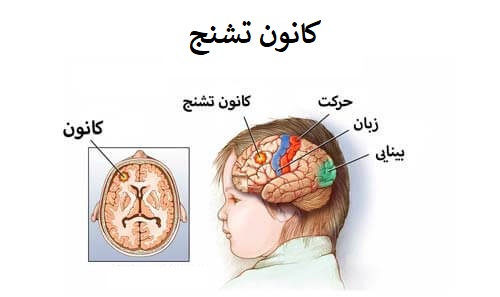
آزمایشها میتوانند کمک کنند تا مشخص شود که آیا شما تشنج داشتهاید یا نه و اگر داشتهاید، علت آن چه بوده است. یکی از مهمترین بخشهای تشخیص تشنج، شناسایی نقطه کانونی (یک ناحیه خاص در مغز که تشنج از آنجا شروع میشود) است. شناسایی نقطه کانونی میتواند به پزشک کمک کند تا برنامه درمانی مناسب را برای شما تنظیم کند.

برای تشخیص تشنج، پزشکان معمولاً از ترکیبی از معاینه بالینی، شرح حال بیمار، و چندین نوع آزمایش تخصصی استفاده میکنند. تشخیص دقیق تشنج به پزشک کمک میکند تا نوع آن و علت زمینهای احتمالی را شناسایی کرده و درمان مناسب را آغاز کند. در اینجا به آزمایشها و روشهای رایج در تشخیص تشنج اشاره میکنیم:
الکتروانسفالوگرافی (EEG)
- EEG یکی از مهمترین و رایجترین آزمایشها برای تشخیص تشنج است که با استفاده از الکترودهای متصل به پوست سر، فعالیت الکتریکی مغز را ثبت میکند.
- در صورت وجود تشنج، EEG معمولاً الگوهای غیرطبیعی یا فعالیتهای الکتریکی ناگهانی در مغز را نشان میدهد. برخی الگوهای خاص میتوانند به تشخیص نوع تشنج یا صرع کمک کنند.
- EEG خواب یا EEG محرومیت از خواب نیز در برخی موارد به کار میرود، زیرا محرومیت از خواب میتواند احتمال بروز فعالیتهای غیرطبیعی مغزی را افزایش دهد.
تصویربرداری از مغز (MRI و CT اسکن)
- MRI (تصویربرداری رزونانس مغناطیسی): برای شناسایی هرگونه ناهنجاری ساختاری مغز مانند تومور، کیست، یا آسیبهایی که ممکن است به تشنج منجر شوند، استفاده میشود. MRI میتواند نواحی غیرطبیعی را که ممکن است منشأ تشنج باشند، شناسایی کند.
- CT اسکن: این تصویربرداری برای تشخیص ناهنجاریهای ساختاری و آسیبهای مغزی که ممکن است علت تشنج باشند مفید است، اما جزئیات کمتری نسبت به MRI ارائه میدهد.
آزمایش خون
- آزمایش خون برای بررسی مشکلات متابولیکی، اختلالات الکترولیتی، عفونتها، و مشکلات کبدی یا کلیوی انجام میشود که میتوانند باعث تشنجهای ثانویه شوند.
- همچنین، سطح قند خون، کلسیم، سدیم، و برخی سموم یا داروها میتوانند در بروز تشنج نقش داشته باشند و از این طریق ارزیابی میشوند.
آزمایش مایع نخاعی (کمرپانچ یا Lumbar Puncture)
- این آزمایش برای بررسی عفونتهای مغزی یا نخاعی، مانند مننژیت یا انسفالیت، که ممکن است باعث تشنج شوند، انجام میشود.
- مایع نخاعی (CSF) جمعآوری شده بهمنظور یافتن نشانههای عفونت، التهاب، یا خونریزی مغزی تحلیل میشود.
تصویربرداری PET و SPECT
- PET (تصویربرداری با پوزیترون) و SPECT (تصویربرداری توموگرافی کامپیوتری با تابش تکفوتونی) برای بررسی فعالیت متابولیکی و جریان خون مغز استفاده میشوند. این آزمایشها میتوانند نواحیای از مغز را که دچار فعالیت غیرطبیعی شدهاند شناسایی کنند.
- این روشها معمولاً در موارد پیچیده یا زمانی که سایر آزمایشها نتایج واضحی نداشتهاند، بهکار میروند.
آزمایشهای ژنتیکی
- در صورتی که تشنجها به علت بیماریهای ژنتیکی باشند، آزمایشهای ژنتیکی میتوانند به شناسایی ژنهای مرتبط کمک کنند. این آزمایش بیشتر برای افرادی انجام میشود که سابقه خانوادگی صرع یا تشنج دارند یا در سنین کودکی دچار تشنج شدهاند.
ویدئو EEG
- این روش، ترکیبی از EEG و تصویربرداری ویدئویی است که بیمار تحت نظارت قرار میگیرد و هرگونه تشنج ثبت میشود. این روش به پزشک کمک میکند تا نوع و مدت تشنج را بهطور دقیق بررسی کند.
تشنج چگونه درمان میشود؟
- مدیریت علل یا شرایط زمینهای: ابتدا پزشک هر گونه شرایط زمینهای مانند سکته مغزی یا قند خون پایین را درمان میکند.
- داروهای ضد تشنج: داروها (مانند بنزودیازپینها، کاربامازپین، دیازپام، گاباپنتین و…) میتوانند به پیشگیری از تشنج یا کاهش دفعات بروز آنها کمک کنند.
- جراحی: جراحی ممکن است با هدف کاهش دفعات و شدت تشنجها، ناحیهای از مغز که تشنجها از آنجا شروع میشوند (نقطه کانونی) را هدف قرار دهد.
- تحریک مغزی: در این روش، جراحی دستگاهی را در مغز شما نصب میکند که جریان الکتریکی ملایمی را وارد میکند تا فعالیت الکتریکی غیرطبیعی را مختل کرده و از بروز تشنج جلوگیری کند. تحریک عصبی واگ یکی از انواع این درمان است.
- رژیم کم کربوهیدرات یا بدون کربوهیدرات (کِتوژنیک) ممکن است تعداد دفعات بروز تشنج را کاهش دهد.

برای درخواست هرگونه مشاوره ژنتیکی تلفنی و نمونهگیری در آزمایشگاه جهت انجام آزمایش خون و ژنتیک تشنج، با تلفن ۱۶۵۰ آزمایشگاه پاتوبیولوژی و ژنتیک پزشکی تهران لب تماس بگیرید.
آنچه از مقاله «تشنج چیست؟ آیا تشنج ارثی است؟ | علت، علائم، آزمایش خون تشنج، درمان» آموختیم
تشنجها ممکن است مانند اتفاقاتی در فیلمها یا برنامههای تلویزیونی به نظر برسند، اما ممکن است برای شما یا یکی از عزیزانتان به طور روزمره یا مکرر رخ دهند. این وقایع تجربهای ناخوشایند و حتی ترسناک برای مشاهده هستند. شما ممکن است قبل، حین و پس از تشنج احساس ناآشنایی کنید و نیاز به زمان برای بهبود داشته باشید.
اگرچه تشنجها از کنترل شما خارج هستند، یک پزشک میتواند به شما در پیشگیری از علائم کمک کند. پزشک شما ممکن است تکنیکهای مدیریت شرایط زمینهای را پیشنهاد دهد یا به شما کمک کند تا عوامل محرک را شناسایی کرده و از آنها اجتناب کنید. داروها میتوانند به طور مؤثری در کاهش تشنجهای مکرر کمک کنند و در صورتی که درمانهای دیگر مؤثر نباشند، جراحی ممکن است گزینهای مناسب باشد.
منبع:
https://www.mayoclinic.org/diseases-conditions/seizure/symptoms-causes/syc-20365711