بهترین زمان برای آزمایش HPV
چه زمانی آزمایش HPV درخواست می شود؟
در بهترین حالت پزشکان توصیه میکنند که بانوان در سنین 25 یا 30 سالگی شروع به انجام آزمایش HPV و پاپ اسمیر کنند چرا که احتمال ابتلا در این سنین بیشتر بوده و ازمایش اچ پی وی موثرتر خواهد بود.
• بانوان در سنین 21 تا 65 باید هر 3 سال یکبار آزمایش پاپ اسمیر را انجام دهند.
• خانم های سنین 30 تا 65 سال میبایست هر 5 سال یکبار هم آزمایش غربالگری و هم آزمایش HPV را (بصورت یکجا) انجام دهند.
نکات آماده شدن برای آزمایش HPV
آمادگی قبل از انجام آزمایش HPV چگونه است؟
برای آزمایش HPV باید ناشتا بود؟
خیر تست HPV معمولا بدون نیاز به آمادگی انجام میشود، اما باید به این نکته نیز توجه داشته باشید که تست HPV و پاپ اسمیر بصورت همزمان گرفته میشود و باید مراقبت های قبل از تست پاپ را رعایت کنید.
آمادگی آزمایش HPV شامل 3 مورد است:
• دو روز پیش از آزمایش از داروهای واژینال شامل کرمها و فومها یا ژلها استفاده نکرده و از دوش گرفتن اجتناب کنید.
• 2 روز قبل آزمایش رابطه جنسی نداشته باشید.
• سعی کنید آزمایش خود را در طول دوران قاعدگی انجام ندهید.
انواع روش های آزمایش اچ پی وی
روش های انجام آزمایش HPV چه مواردی هستند؟

آزمایش HPV زنان با مردان کمی متفاوت است.
پیش از این، طریقه آزمایش HPV متفاوت بود و از روشهای تشخیص ویروسی استفاده میشد، مثل کشت سلولی، ایمنولوژی یا میکروسوکوپی و… اما امروزه پیشرفت علم و تکنولوژی روشهای جدیدتر و دقیق تری را در اختیار آزمایشگاهها قرار داده است.
آزمایش خون نمی تواند مشخص کند که در حال حاضر فرد به ویروس HPV مبتلا هست یا خیر اما می توان با آزمایش خون، آنتی بادی ضد HPV را ردیابی نمود تا مشخص شود فرد در دوره ای از زندگی در معرض ویروس HPV قرار گرفته است یا خیر.
آزمایش ویروس HPV از طریق کولپوسکوپی و اسید استیک
در روش کولپوسکوپی که یکی از روشهای سرپایی تشخیص اچ پی وی است از یک میکروسکوپ و کولپوسکوپ استفاده میشود. یافته های این آزمایش بسته به کانتور سطح، الگوی موزاییک، علائم نگارشی و درجه ضایعه استوویتیت درجه بندی میشود.
• تست سریع hpv با اسید استیک
برخی از ضایعات ممکن است ویژگیهای رایج زگیل تناسلی را نداشته باشند، به همین دلیل خیس کردن آنها و آغشته کردنشان به اسید استیک میتواند یک تست فوری HPV باشد. در این روش:
1. از یک گاز استفاده کرده و آن را به اسید استیک آغشته میکنند.
2. به مدت 5 تا 10 دقیقه آن را روی ضایعات مشکوک بر روی آلت تناسلی یا واژن قرار میدهند.
3. ضایعاتی که بطور معمول مشخص نیستند و ارزیابی آنها دشوار است، قابل مشاهده میشوند.
4. زگیل های تناسلی، بافت های نئوپلاستیک و دیسپلاستیک سفید میشوند.
توجه داشته باشید این تست زگیل تناسلی یک روش سریع است و نتایج آن ممکن است صد در صد قابل اعتماد نباشد، بنابراین دقت نتایج آن با نتیجه آزمایش پاپ اسمیر و HPV قابل مقایسه نیست.
• آزمایش HPV از طریق بیوپسی
روش کولپوسکوپی امکان نمونه برداری از بافت یا بیوپسی را نیز فراهم میکند. اگر نتایج این تست حالت پیش از سرطان یا سرطان را نشان دهد بهتر است درمان آغاز شود. از این روش ازمایش اچ پی وی هم برای آقایان و هم برای خانمها استفاده میشود.
• تست تشخیص HPV با آزمایش DNA
مدرن ترین روش برای انجام آزمایش HPV است که به دو شکل انجام میگیرد:
1.جذب hc2 که نسبتا ساده بوده و میتوان آن را مرتبا تکرار کرد
2. آزمایش HPV PCR که به منظور مشخص کردن توالی و ناهنجاری ویروس انجام میشود. بهترین زمان برای آزمایش HPV با PCR در سن 30 سالگی است.
اقدامات لازم بعد از آزمایش HPV
لیست نکات بعد از آزمایش HPV را با تهران لب بررسی کنید
تفسیر جواب آزمایش اچ پی وی میتواند راهکارهای مختلفی را از سوی پزشک به دنبال داشته باشد، برای مثال ممکن است از شما درخواست شود:
• مجددا آزمایش دهید
• برای دریافت نتیجه دقیق تر صبر کنید
• برای بررسی بیشتر سلولهای رحم، آزمایش کولپوسکوپی انجام دهید
• برای ارزیابی بهتر بیوپسی انجام دهید
• آزمایش آنتی بادی HPV بدهید
با مشخص کردن نتیجه نهایی و اطمینان از ابتلا به ویروس، روند درمان این بیماری شروع میشود. درمان HPV بسته به شرایط فرد و بیماری میتواند تغییر کند.
تفسیر جواب آزمایش HPV چگونه است؟
بعد از انجام آزمایش، نتیجه آزمایش HPV میتواند به شکل مثبت یا منفی باشد. مثبت بودن نشان دهنده آلودگی به ویروس است، اما توجه داشته باشید که بصورت قطعی به معنای ابتلا به سرطان رحم نیست. تفسیر جواب آزمایش hpv به شرح زیر است:
- اگر آزمایش HPV منفی باشد که خیال شما راحت است، البته پزشک زمان آزمایش غربالگری را به شما خواهد گفت تا برای تست بعدی مراجعه کنید.
- اما اگر آزمایش HPV مثبت باشد بهتر است آرامش خود را حفظ کنید، چرا که ممکن است مثبت کاذب باشد؛ بعلاوه در بسیاری از مواقع سیستم ایمنی بدن، ویروس را دفع میکند.
نتایج اشتباه در آزمایش HPV چگونه است؟
جواب آزمایش hpv positive همیشه به معنای ابتلای شما به این ویروس نیست، چرا که ممکن است در این تست نیز مثل هر آزمایش دیگری امکان خطا وجود داشته باشد و در نتیجه تفسیر جواب آزمایش HPV نیز با خطا همراه است.
این اتفاق که به آن نتیجه کاذب نیز گفته میشود، خصوصا زمانی که تست قبل از سنین 30 سالگی انجام شود رایج تر است.
جواب آزمایش اچ پی وی: مثبت کاذب
در این مواقع پاسخ آزمایش HPV مثبت است اما در حقیقت شما به ویروس مبتلا نیستید. این شرایط میتواند استرس زیادی را تحمیل کند. در چنین مواقعی پزشکان از سایر آزمایشهای تکمیلی استفاده میکنند.
نتیجه آزمایش اچ پی وی: منفی کاذب
عکس مثبت کاذب، در این حالت شما به ویروس مبتلا هستید اما نتیجه آزمایش منفی است. در این شرایط و با وجود علائم مشکوک، پزشک برای تشخیص بهتر آزمایشات دیگری را نیز تجویز میکند.
نکات مهم درباره بروز ویروس HPV در بدن
پاپیلومای انسانی یکی از رایج ترین انواع بیماری های عفونی است. آمارها نشان میدهد، از هر 10 نفری که رابطه جنسی مختلف و زندگی جنسی فعالی دارند، 9 نفر آنها حداقل یکبار به ویروس HPV مبتلا شده اند.
رایج ترین عفونت مقاربتی (STI) است. بیش از 100 نوع HPV وجود دارد و بیش از 40 نوع فرعی HPV میتواند ناحیه تناسلی و گلو را تحت تاثیر قرار دهد.
باید توجه داشته باشید که:
- این ویروس تا مدتی در بدن باقی مانده و بعد از آن علائم خود را نشان میدهد.
- اولین و رایج ترین نوع آن پدیدار شدن برجستگی و خارش، به عبارت دیگر زگیل تناسلی (genital warts) است.
- آزمایش زگیل تناسلی یا تست PCR زگیل تناسلی میتواند برای تشخیص این عارضه استفاده شود.
- ازمایش HPV میتواند تمامی انواع این ویروس را در بدن تشخیص دهد.
علائم ویروس HPV دهانی
بسیاری از افراد مبتلا به اچ پی وی بدون علامت خاص و یا با علائم بسیار خفیف هستند. علائمی مثل درد و خارش، خونریزی و زگیل تناسلی، در دو نمونه HPV6 و HPV11 رایج است. نوع 16 و 18 بدون علامت هستند و منجر به سرطان میشوند که توسط آزمایش HPV تشخیص داده میشود.
نوعی از این ویروس به اچ پی وی دهانی نیز شناخته میشود و در صورت بروز، نیاز به آزمایش HPV دهانی یا تست HPV گلو داشته و میتواند علائم زیر را به همراه داشته باشد:
درد گوش مداوم، احساس کوفتگی ،گلو درد پیوسته و درد حین بلع غذا، تورم در غدد لنفاوی، کاهش وزن غیر طبیعی، سرفه خونی، نمایان شدن توده روی گونه ها، رشد توده بر روی گردن، صدا گرفتگی.
انجام آزمایش تایپینگ HPV در صورت وجود هرکدام از عوامل گفته شده ضروری خواهد بود.

بهترین راه تشخیص علائم ابتلا HPV
علائم ابتلاء به عفونت اچ پی وی چیست؟
بزرگترین چالش ابتلا به HPV این است که بیماری در بسیاری از مواقع علائمی از خود نشان نمیدهد. در مواقع دیگر حدودا با گذشت 2 الی 3 ماه از ابتلا به عفونت، علائمی مثل زگیل های تناسلی نمایان میشوند. به طور کلی پزشکان نام چنین بیماری هایی را بیماری های بدون علامت گذاشته اند چرا که فرد میتواند در صورت عدم وجود زگیل نیز به بیماری مبتلا باشد.
جالب است بدانید بسیاری از متخصصان معتقدند که خانم های مبتلا به HPV باید خوش حال باشند که زگیل تناسلی در آنها دیده شده است! چرا که علائم ابتلا به HPV پرخطر شاید هیچگاه خودشان را نشان ندهند. علاوه بر زگیل تناسلی، خارش شدید در این ناحیه نیز در برخی مواقع میتوان نشان از اچ پی وی داشته باشد؛ اگرچه عفونت های قارچی یا حساسیت های پوستی نیز میتوانند ایجاد خارش کنند. بهترین راه تشخیص علائم ابتلا HPV مراجعه به متخصص و انجام آزمایش پاپ اسمیر و HPV است.
رابطه آزمایش HPV با آزمایش خون
آیا اچ پی وی با ازمایش خون مشخص میشود؟
این سوال برای بسیاری از افراد پیش می آید که hpv در آزمایش خون چیست و اینکه آیا HPV با آزمایش خون مشخص میشود یا خیر؟ در پاسخ به این سوال باید گفت خیر، تست hpv با خون انجام نمی شود و چیزی به اسم آزمایش خون hpv وجود ندارد که تعیین کند فرد درحال حاضر به ویروس مبتلا است.
همچنین آزمایش hpv از طریق ادرار نیز به هیچ عنوان دارای صحت کافی برای تشخیص وجود این ویروس نمیباشد.
چرا آزمایش خون برای تشخیص HPV اعتبار ندارد؟
ویروس پاپیلومای انسانی تنها بر روی سطح پوست و همچنین در مناطقی که دارای رطوبت باشد رشد میکند، مثل نواحی تناسلی، دهان و حلق که دارای رطوبت است؛ پس وارد خون نمیشود و تشخیص hpv با آزمایش خون اعتبار و صحت کافی ندارد.
اما آیا هیچگاه نمیتوان hpv در آزمایش خون را تشخیص داد؟ باید گفت تنها در برخی شرایط خاص میتوان با آزمایش خون اچ پی وی، اطلاعاتی از این ویروس به دست آورد.
چه موقع می توان تست خونی HPV انجام داد؟
اگرچه تست hpv با آزمایش خون قابل اعتماد نیست، اما در برخی از مواقع تست hpv خون در آزمایشگاه انجام میشود، آن هم زمانی که فرد در گذشته به این ویروس مبتلا شده باشد تا از طریق آزمایش hpv با خون بتوان آنتی بادی اچ پی وی را تشخیص داد.
به طور کلی زمانی که افراد به این ویروس مبتلا میشوند، بدن با دفع آن، آنتی بادی ویروس را تولید میکند و آزمایش hpv خون میتواند این آنتی بادی را تشخیص دهد.
با این حال، تست hpv از خون همچنان آزمایش مناسبی برای تشخیص ابتلای این فرد نیست چرا که:
- آزمایش اچ پی وی از طریق خون، ابتلای فرد به ویروس در گذشته را تائید یا رد میکند.
- تولید آنتی بادی تنها در 50 الی 60 درصد مواقع توسط بدن تولید میشود و همین مسئله میزان دقت آزمایش hpv از طریق خون را کاهش میدهد.
بنابراین در پاسخ کلی به اینکه آیا ویروس hpv با آزمایش خون مشخص میشود؟ باید گفت میتوان با تشخیص آنتی بادی در خون، احتمال ابتلای فرد به ویروس در گذشته را تائید یا رد کرد، اما مشخص نمیشود که فرد اکنون به ویروس مبتلا است یا خیر.
آشنایی با HPV کم خطر و HPV پر خطر
به طور کلی ویروس ها دارای انواع مختلفی می باشند. یک نمونه آشنای آن، ویروس کرونا است که هرچند وقت یکبار سویه های جدیدی از آن شناسایی میشوند.
برای ویروس HPV نیز درحال حاضر بیش از 200 نوع مختلف شناخته شده است، اما اکثر آنها بی ضرر هستند و مشکلاتی فراتر از زگیل تناسلی که در بیشتر مواقع توسط سیستم ایمنی بدن دفع میشود، ایجاد نمی کنند.
اما در سمت دیگر، 13 نوع از این ویروس وجود دارد که سرطان زا هستند و عامل اصلی سرطان های زیر به شمار می آیند:
- سرطان دهانه رحم (cervical cancer)
- سرطان مقعد (anal cancer)
- سرطان واژن (vaginal cancer)
- سرطان آلت تناسلی (penile cancer)
- سرطان گلو (throat cancer)
در واقع این دسته از ویروس ها هستند که هدف اصلی آزمایش HPV می باشند، چرا که تشخیص وجود این ویروس در بدن از طریق بررسی زگیل های تناسلی نیز امکان پذیر است. به این دسته، HPV پر خطر گفته می شود.
انواع ویروس HPV پر خطر شامل نوع 31، 33، 45، 52، 58 و چند مورد دیگر است که در آنها، نوع 16 و 18 جزء خطرناکترین ها هستند و باعث سرطان دستگاه گوارش و 70 درصد سرطان های دهانه رحم می شوند.
انواع دیگر که عامل ایجاد زگیل تناسلی هستند و ایجاد سرطان نمی کنند، HPV کم خطر نامیده می شوند که می توان به HPV6 و 11 اشاره کرد. این موارد در 90 درصد اوقات باعث زگیل تناسلی می شوند.
این زگیل ها به شکل برآمدگی بر روی سطح پوست ایجاد می شوند و ممکن است به شکل گل کلم و دارای التهاب باشند.
توجه داشته باشید که در بسیاری از مواقع، افراد ممکن است حتی دچار زگیل تناسلی نشوند، اما به ویروس مبتلا باشند. این افراد، بدون آزمایش احتمالا هیچگاه از وجود این ویروس در بدنشان مطلع نمیشوند چرا که بدن بصورت خودکار آن را دفع میکند.
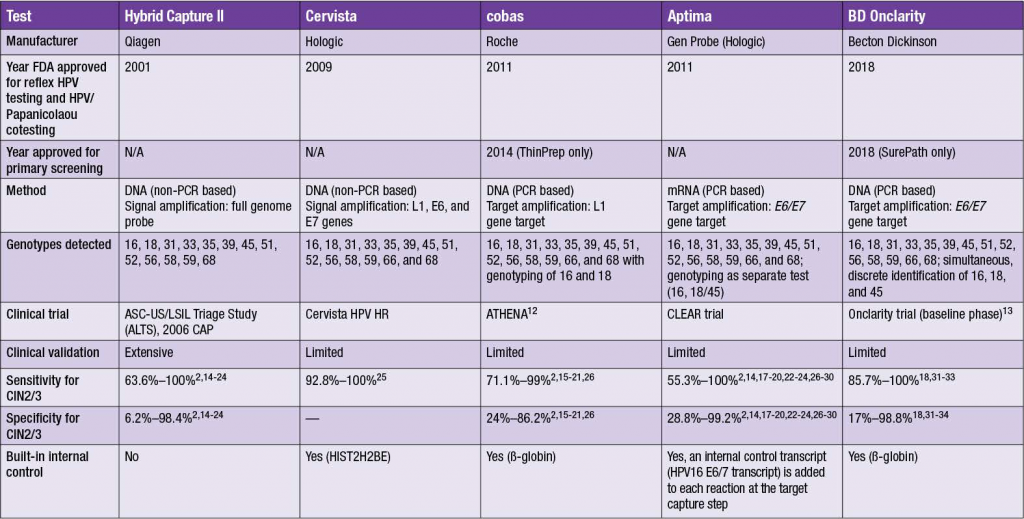
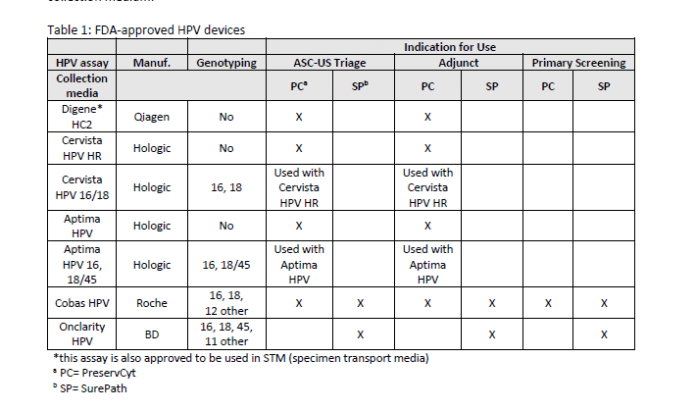
بررسی پلتفرم های تست مولکولی HPV تائید شده توسط FDA
در ژانویه سال 2020، سازمان غذا و داروی آمریکا اولین روش آزمایش تشخیص HPV در نمونه های سیتولوژی را تائید کرد. با این حال تا امروز 5 روش آزمایشی دیگر که مورد تائید FDA هستند نیز به وجود آمده است، به شکلی که تست مولکولی برای تشخیص HPV پرخطر به یک روش رایج تبدیل شده است.
مطالعات مختلف و متعددی که انجام شده است، نشان می دهد که تست HPV پرخطر برای تشخیص وجود ضایعات سلول های پوششی با درجه بالا/ نئوپلازی درون اپیتلیومی دهانه رحم درجه 2 به بالا (HSIL/CIN2+) حساس تر از انجام آزمایش سیتولوژی به تنهایی است، اما آزمایش سیتولوژی گاها می تواند دقیق تر عمل کند.
به منظور درک بهتر و تفسیر نتایج صحیح و همچنین شناخت مزایا و محدودیت های هرکدام از این پلتفرم ها، به یک شناخت و درک اساسی از نحوه کار و روش های هرکدام از آنها نیاز داریم.
سلازار (Salazar) و همکارانش در یکی از مقالات اخیر، 5 پلتفرم تست مولکولی مورد تائید FDA برای تشخیص HPV پرخطر را بررسی کرده اند.
آنها همچنین یک جدول مرجع ارائه کرده اند که ویژگی های اصلی و کلیدی هر کدام از تست ها را نشان می دهد (جدول 1) (Salazar KL، و همکاران. مروری بر پلتفرم های آزمایش مولکولی تایید شده توسط FDA برای ویروس پاپیلومای انسانی (HPV). (J Am Soc Cytopathol. 2019)
آنها در مقاله خود، روش و نحوه کار و محدودیت های هر پلتفرم آزمایشی را به همراه نمونه های مورد تائید، بررسی می کنند. پس از آن، سالازار و تیمش به بررسی پاسخ های به دست آمده با انواع پلتفرم ها می پردازند، تا آنها را از نظر هماهنگی با یکدیگر نیز مورد سنجش و ارزیابی قرار دهند.
نویسندگان این مقاله ضمن اشاره به اینکه هیچ کدام از پلتفرم ها نمی توانند بطور قطع وجود تمام HSIL/CIN2+ یا سرطان ها را تشخیص دهند، می گویند:
تست های HPV نسبت به آزمایشات سیتولوژی، تست های خودکارتری هستند و میتوان از آنها چندین بار استفاده کرده و آنها را تکرار کرد، اما آنها به هیچ عنوان کامل و بی نقص نیستند.
این نکته و حقیقت مهمی است که در هنگام مقایسه تست HPV با آزمایش سیتولوژی و بیوپسی، باید به خاطر داشته باشیم.
تشخیص های آزمایشگاهی با آزمایش HPV
استفاده از کشت سلولی و روش های سرولوژیک در تشخیص ویروس HPV فعال در افراد، از حساسیت و ارزش کافی برخوردار نمی باشد. همین مسئله باعث افزایش اهمیت روش های مولکولی مثل واکنش زنجیره ای پلیمراز (PCR) در تشخیص زودرس و دقیق تر ویروس شده است.
آزمایشات مولکوکلی که از پرایمرهای اختصاصی برای تشخیص انواع ژنوم HPV استفاده میکنند، درحال حاضر پیشرفته ترین و دقیق ترین روش های تشخیص ابتلا به این ویروس می باشند.
نتایج کلی استفاده از این روش ها برای تشخیص ابتلا به HPV بسیار مفید بوده است و با استفاده از آنها میتوان انواع ژنوتایپ های مختلف HPV را در بیماران و حتی افرادی که علائم ظاهری ندارند، شناسایی کرد.
انواع آزمایش PCR برای تشخیص HPV
امروزه روش های مختلفی از آزمایش HPV PCR وجود دارد؛ روش های Nester-PCR و RFLP-PCR که به شکل کیت های تجاری برای شناسایی انواع مختلف این ویروس در بازار ارائه شده، دارای محدودیت هایی از جمله حساسیت پایین و نتایج مثبت و منفی کاذب هستند.
روش Real-Time PCR و روش های هیبریداسیون که از روش های جدیدتر هستند، حساسیت و دقت بسیار بالاتری در شناسایی انواع ویروس های پرخطر و کم خطر دارند.
همچنین یکی از موثرترین روش ها برای تشخیص و تعیین ژنوتیپ HPV، استفاده از روش Direct Flow Chip می باشد که از تکنولوژی DNA-Flow استفاده میکند. این روش ضمن داشتن حساسیت بالا، نیازی به استخراج DNA نداشته و میتواند به طور همزمان، هر دو مرحله غربالگری و ژنوتایپینگ را انجام دهد.
از آنجایی که این روش آزمایشی بصورت تمام اتوماتیک است، نتیجه آن را میتوان کمتر از 2 ساعت دریافت کرد و علاوه بر آن، میتوان از آن برای بررسی نمونه های پارافینه و تازه نیز استفاده کرد.
با استفاده از این تست میتوان 18 نوع ژنوتایپ پر خطر و 18 ژنوتایپ کم خطر را تشخیص داد.
رابطه آزمایش HPV با واکسن HPV
تشخیص زودرس و درمان به موقع، بیش از هر عامل دیگری در کاهش مرگ و میر ناشی از سرطان دهانه رحم موثر است. آخرین آمارهای منتشر شده توسط سازمان کنترل بیماری های عفونت آمریکا (CDC)، وضعیت افراد 3 سال قبل از واکسیناسیون و 3 سال بعد از واکسیناسیون HPV را بررسی کرده است. نتایج این آمار، کاهش 50 درصدی ابتلا به بیماری است.
این آمار در دختران 13 تا 17 ساله دبیرستان انجام شده که در بین آنها، از هر 3 دختر، فقط 1 نفر واکسینه شده است. این کاهش آماری در ابتلا به بیماری، با واکسیناسیون تمام دختران و پسران در این سن میتوانست بسیار بیشتر باشد.
کشور استرالیا اولین کشوری است که در سال 2007 تمام دختران و در سال 2013 تمام پسران 11 – 12 ساله را به طور منظم واکسینه کرده است و نتایجی برابر با کاهش 59% در بانوان و کاهش 28% در آقایان را به دست آورده است.
هر واکسیناسیون با اختلالاتی همراه است و علت اصلی عدم واکسیناسیون در آمریکا، عدم آشنایی و توجیه نبودن والدین گزارش شده است. این نکته بسیار مهم است که قبل از انجام هر کاری، ابتدا باید والدین این کودکان توجیه شوند تا برنامه واکسیناسیون به درستی انجام شود.
انواع واکسن HPV کدامند؟
واکسن های HPV در دنیا با برندهای مختلف دیده میشوند، اما شناخته شده ترین آنها واکسن گارداسیل و سرواریکس است که هردوی آنها برای ژنوتیپ 16 و 18 که عامل اصلی بیش از 70 درصد سرطان های دهانه رحم هستند، موثر می باشند.
با این حال، متخصصان زیادی واکسن گارداسیل را پیشنهاد میکنند چرا که این واکسن میتواند علاوه بر این دو نوع، بدن را نسبت به HPV نوع 11 و 6 که عامل زگیل تناسلی هستند نیز مقاوم کند.
این واکسن در سه مرحله تزریق میشود؛ دومین مرحله آن 2 ماه بعد از تزریق دز اول و سومین مرحله آن 4 ماه بعد از تزریق دز دوم انجام میشود.
پروتکل آزمایش HPV به عنوان غربالگری سرطان دهانه رحم
انجمن سرطان شناسی زنان یا SGO (the Society of Gynecologic Oncology) و انجمن کیولپوسکوپی پاتولوژی دهانه رحم آمریکای یا ASCCP (American Society for Colposcopy and Cervical Pathology) با همکاری سازمان های پزشکی ملی آمریکا شامل ASC، CAP، ACS، ACOG و ASCP، دستورالعمل موقتی را برای آزمایش HPV به عنوان آزمایش غربالگری اولیه سرطان دهانه رحم منتشر کرده اند.طبق این دستورالعمل، آزمایش HPV به عنوان غربالگری اولیه را میتوان از سن 25 سالگی برای بانوان انجام داد. درصورت منفی بودن نتیجه، تا حداکثر 3 سال بعد نیازی به آزمایش مجدد نیست. این فاصله زمانی درصورت نرمال بودن سیتولوژی نیز پیشنهاد میشود.
درباره آزمایش اچ پی وی و سرطان دهانه رحم بیشتر بخوانید
درصورت مثبت بودن تست برای ژنوتایپ های 16 و 18، آزمایش سیتولوژی به همراه کولپوسکوپی پیشنهاد میشود. نتیجه مثبت این تست برای 12 ژنوتایپ دیگر باید با آزمایش سیتولوژی همراه شود. به طور کلی استفاده از ترکیب تعیین ژنوتیپ و واکنش سیتولوژی، یکی از روش های قابل قبول برای مدیریت بیماری HPV است.
رابط آزمایش HPV با سیتولوژی ابتلا به HPV
سیستم بتسدا، موارد غیرطبیعی سلول های سنگفرشی رحم را به 4 دسته زیر تقسیم بندی میکند:
- Atypical Squamous Cells (ASC)
- Low grade Squamous Intraepithelial Lesion (LSIL)
- High Grade Squamous Intraepithelial Lesion (HSIL)
- Squamous Cell Carcinoma
– اهمیت سیتولوژی در سلامت رحم
آزمایش سیتولوژی نمیتواند یک آزمایش قطعی برای تشخیص اچ پی وی و سرطان دهانه رحم و همچنین درمان این بیماریها باشد. چرا که هدف این تست، یافتن سلول های غیرطبیعی در دهانه رحم است که ریسک بالایی برای سرطانی شدن دارند.
بنابراین از آزمایش سیتولوژی HPV برای این استفاده میشود که مشخص کنیم آیا فرد نیاز به تست های بعدی مانند آزمایش بیوپسی یا کولپوسکوپی دارد یا خیر.
همچنین تست های سیتولوژی دارای محدودیت هایی هم می باشد که میتوان به موارد زیر اشاره کرد:
- نتیجه آزمایش در 8% مواقع، به دلیل نمونه برداری ناکافی یا آماده سازی اسلایدها رضایت بخش نیست.
- در 20 – 30% و مواقع، نتیجه مثبت کاذب وجود خواهد داشت که باعث نگرانی بی دلیل و آزمایشات بعدی میشود.
- وجود التهاب سلولی، باکتری، گلبول های قرمز خون و قارچ ها ممکن است جزء فعالیت های غیرطبیعی سلول های دهانه رحم شناسایی شوند.
- در فرایند آزمایش، تاخیر در ثابت کردن لام ها و تماس نمونه با هوا، باعث تخریب نمونه میشود.
- آزمایش ممکن است برخی از موارد سرطان دهانه رحم یا ضایعات پیش سرطانی را تشخیص ندهد و نتیجه منفی کاذب شود.
سیتومورفولوژی
یکی از بهترین روش های تشخیص ژنتیکی، تشخیص مورفولوژیک تغییرات سلولی این ویروس است. نکته مهم اینجاست که حدودا یک سوم از افرادی که جواب آزمایش دی ان ای HPV آنها مثبت است، دارای سیتولوژی غیرطبیعی هستند. همچنین در بیش از 80 درصد مواقع میتوان با تکنیک های مولکولار، ضایعات داخل اپیتلیال سنگفرشی مربوط به ویروس را مشخص نمود.
علائم ظاهری این بیماری در اکثر مواقع به شکل تومورهای اپیتلیالی مسطح و یا به شکل زگیل هستند و ویژگی های سیتوپاتیک همه آنها یکسان است.
ویروس اچ پی وی یا پاپیلومای انسانی دارای DNA دوشاخه است که هم بر هسته و هم بر سیتوپلاسم یا غشای سلول ها تاثیر میگذارد. این ویروس، در سلول های سنگفرشی تکامل می باید و سلول کویلوسیت ایجاد میکند.
همچنین از تغییرات این ویروس در قسمت سیتوپلاسم یا غشای سلول میتوان به دیسکراتوز اشاره کرد که از ویژگی های بارز این عفونت است.
وجود سلول های کویلوسیت (koilocyte) از ویژگی های بارز این ویروس به شمار میرود که با بررسی سلول های سنگفرشی قابل مشاهده است.
وجود این سلول در نمونه های سیتولوژی به معنای وجود این عفونت در بدن است و این کار درحال حاضر با استفاده از آزمایش پاپ اسمیر امکان پذیر نیست.
همچنین به این نکته توجه داشته باشید که هرچند به ندرت، اما این امکان هم وجود دارد که حتی با وجود عفونت به این ویروس، تغییرات مورفولوژیکی در نمونه های اسمیر و نمونه های بافتی که با میکروسکوپ های نوری بررسی میشوند، قابل مشاهده و تشخیص نباشند.
درجه بندی ضایعات درون اپیتلیال سنگفرشی
سیستم بتسدا، این نوع ضایعات درون اپیتلیال سنگفرشی (SIL) را در دو گروه زیر قرار می دهد:
- ضایعات درجه پایین و کم خطر یا LSIL (Low grade SIL)، مثل دیسپلازی خفیف (CIN1)
- ضایعات درجه بالا و پرخطر یا HSIL (High grade SIL)، مثل دیسپلازی متوسط و شدید (CIN2,3) و کارسینوم IN situ
بررسی مورفولوژیک با میکروسکوپ، بهترین استاندارد برای تشخیص HSIL و LISL می باشد.
· ضایعات درون اپیتلیال سنگفرشی کم خطر (LSIL)
این ضایعات در 2 درصد نمونه های سیتولوژی دیده میشوند. در بین این دو درصد، 18 درصد آنها با استفاده از آزمایش بیوپسی، مبتلا به دیسپلاژی متوسط و شدید (CIN2,3) تشخیص داده میشوند.
· ضایعات درون اپیتلیال سنگفرشی پرخطر (HSIL)
در بین نمونه های سیتولوژی، 5 درصد نمونه ها با ضایعات پرخطر دیده میشوند که با استفاده از روش های زیر میتوان تشخیص افتراقی انجام داد:
- متاپلازی سنگفرشی وآتروفی
- هیستیوسیتها
- سلولهای پولیپ آتیپیک
- تغییرات سلولی ناشی از IUD
سلول سنگفرشی آتیپیک
از واژه سلول های سنگفرشی آتیپیک یا ASC (Atypical Squamous Cells) زمانی استفاده میکنیم که نتیجه آزمایش سیتولوژی غیرطبیعی بوده اما برای تشخیص ضایعات درون اپیتلیال سنگفرشی کافی نبوده است.
سیستم جدید بتسدا، این سلول ها را بسته به تغییرات مورفولوژیک به دو دسته زیر تقسیم میکند:
- ASC-US: زمانی که بعضی سلول ها نرمال نیستند، اما مشخص نیست که علتش HPV است یا خیر. این واژه مخفف Atypical Squamous Cells of Undetermined Significance به معنای سلول های سنگفرشی آتیپیک با اهمیت نامشخص است. این نتیجه، حدود 7.4% جواب آزمایشات را شامل میشود.
- ASC-H: در این زمان، سلول های غیرطبیعی دیده میشوند که ممکن است به علت زخم درون مخاطی باشد که احتمال بالای سرطانی شدن دارد. این جواب در 4% نتایج آزمایشات دیده میشود.
در آخر باید خاطرنشان کرد که تشخیص نهایی و اساسی با استفاده از کولپوسکوپی، بیوپسی و مشاهده تغییرات حاصل از این ویروس انجام میشود.
بررسی اپیدمیولوژیک توزیع HPV در دنیا
ویروس HPV یک ویروس گسترده و شایع در جهان است و 50% افرادی که زندگی جنسی فعالی دارند، در معرض ابتلا به این ویروس هستند. علاوه بر آن، 16% بانوان آلوده به انواع پرخطر ویروس (high-risk HPV)، در معرض سرطان دهانه رحم قرار دارند.
به همین دلیل، بررسی های اپیدمیولوژیک توزیع این ویروس از اهمیت بالایی برخوردار است. یکی از بهترین تحقیقات در بین سال های 1995 تا 2009 انجام شد. در این تحقیق بیش از 190 مطالعه مختلف انجام شد و بیش از 1 میلیون زن بدون مشکل سیتولوژیکی در سرتاسر دنیا مورد آزمایش قرار گرفتند.
نتایج این تحقیق نشان داد که به طور میانگین، میزان آلودگی به این ویروس 7.11% است، البته این عدد در کشورهای مختلف، متفاوت است. بیشترین میزان شیوع 24% بود که در کشورهای جنوب صحرای آفریقا دیده میشد. پس از آن کشورهای اروپای شرقی با 21.4% و آمریکای لاتین با 16.1% قرار دارند.
میزان پراکندگی ویروس HPV در دنیا و کشورهای دیگر به شکل زیر است:
- کشورهای توسعه یافته: 11.3%
- کشورهای کمتر توسعه یافته: 11.8%
- آفریقا: 21%
- آمریکا: 11%
- آسیا: 9%
- اروپا: 14%
در ادامه این تحقیقات، 5 ژنوتایپ این ویروس شناسایی شدند که بیشترین میزان فراوانی را در افراد مبتلا به HPV داشتند:
- ژنوتایپ 16: 3.2%
- ژنوتایپ 18: 1.4%
- ژنوتایپ 52: 9%
- ژنوتایپ 31: 8%
- ژنوتایپ 58: 7%
محققین همچنین مطالعات خود را فراتر بردند تا دریابند هرکدام از این ژنوتیپ های HPV در کدام مناطق دنیا شایع تر هستند:
- قاره اروپا: 16>31>18
- قاره آفریقا: 15>52>18
- آمریکای شمالی: 16>18>52
- آمریکای لاتین و کارائیب: 16>18>31
- آسیا: 16>18>52
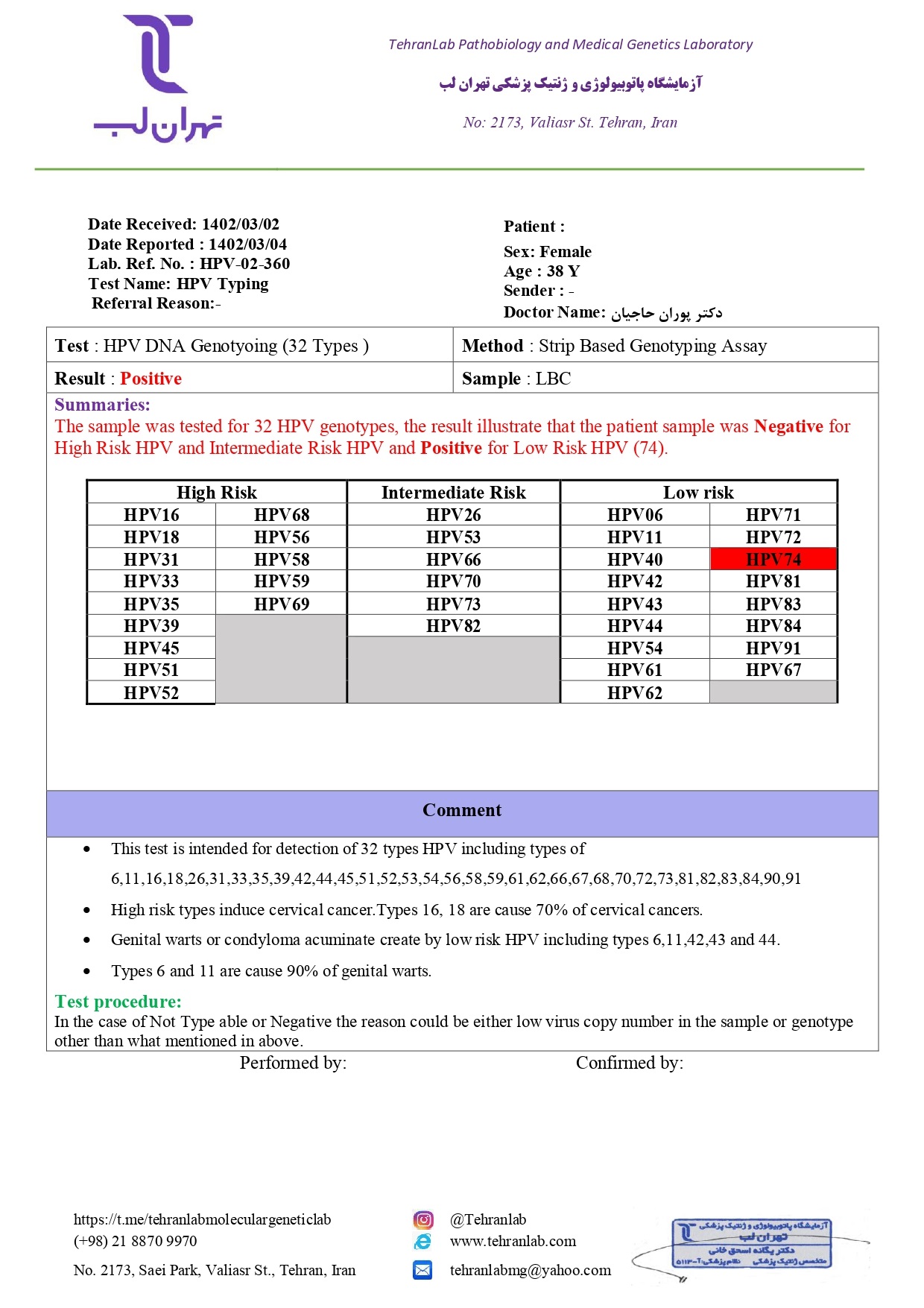
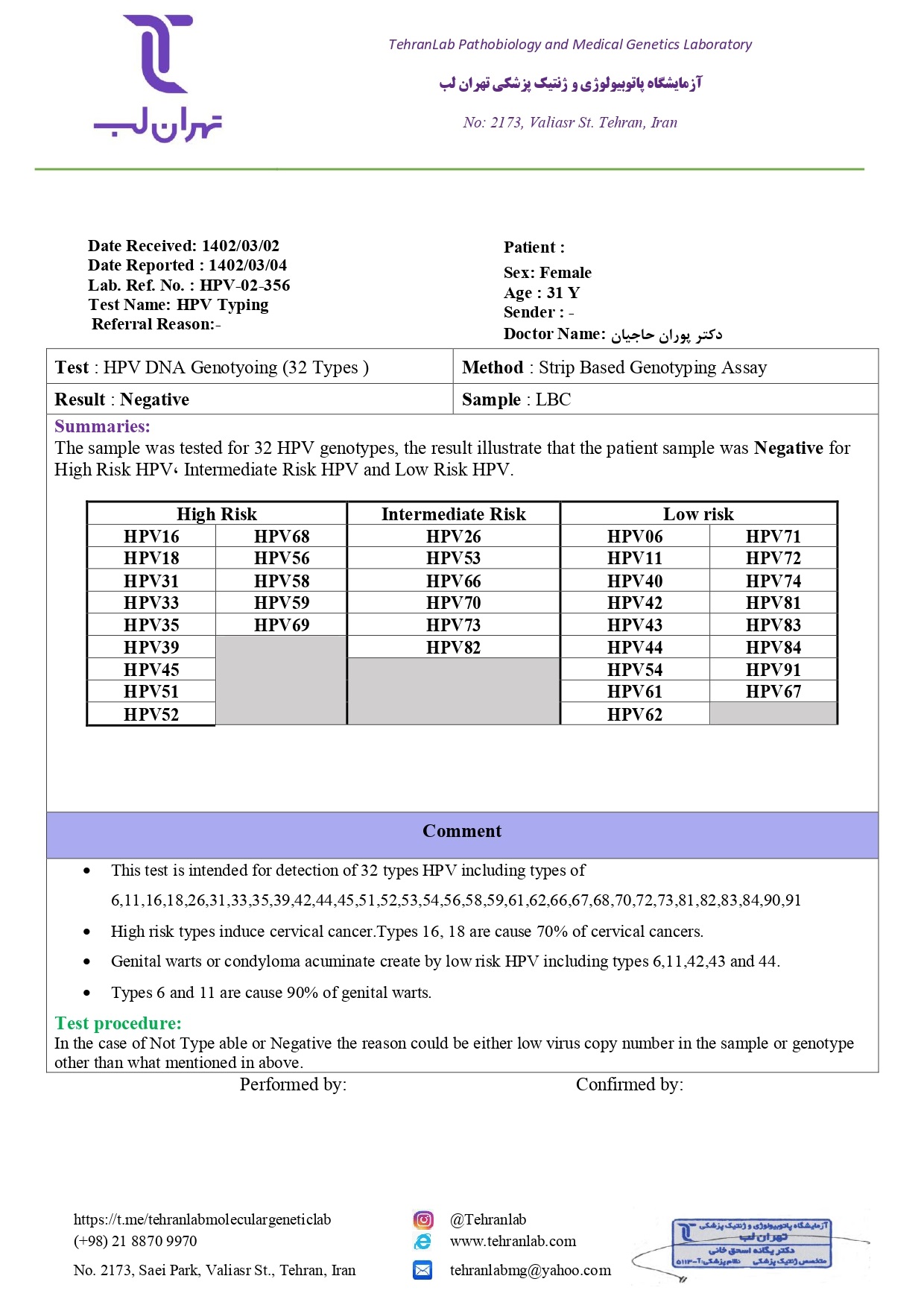
درباره کشور خودمان، آمار دقیق و رسمی تا به امروز منتشر نشده که بتوان به آن استناد کرد. به علاوه، تحقیقات و مطالعاتی که تا کنون انجام شده تفاوت بسیار زیادی از نظر نتیجه و دستاورد تحقیق دارند. در سال 93 – 94، 2903 نمونه در آزمایشگاه دنا (نیلوفر سابق) بررسی قرار گرفته و تعیین ژنوتایپ شدند.
از بین این 2903 نفر، 45 درصد آنها موارد مثبت بودند. بالا بودن این آمار نسبت به آمارهای جهانی، به دلیل مشکوک بودن تمامی مراجعه کنندگان بود. این درحالی است که در کشورهای دیگر، این نوع بررسی ها به شکل غربالگری انجام میشود.
نتیجه بررسی ها نشان داد که شیوع ژنوتیپ ها در موارد High risk، به ترتیب 16>31>18 بوده و در بین تمام نمونه ها (پرخطر و کم خطر)، شیوع ژنوتایپ به ترتیب 6>16>11>42>43 می باشد.
عفونت های چندگانه
بررسی این ویروس در جوامع مختلف نشان داده که در برخی موارد، افراد به بیش از یک نوع ژنوتیپ HPV مبتلا هستند و دچار عفونت چندگانه یا (Multiple infection) هستند. به نقل از آزمایشگاه نیلوفر، در مطالعات انجام گرفته در این مرکز نیز مواد مشابهی دیده شده اند.
آمار این آزمایشگاه از پراکندگی ژنوتیپ ها به این شکل است:
- عفونت با 1 ژنوتایپ: 665 نفر (51 درصد)
- عفونت با 2 ژنوتایپ: 382 نفر ( 29 درصد)
- عفونت با 3 ژنوتایپ: 188 نفر (14 درصد)
- عفونت با بیش از 3 ژنوتایپ: 86 نفر (6 درصد)
- تعداد کل موارد مثبت: 1311 نفر
















98 دیدگاه ها